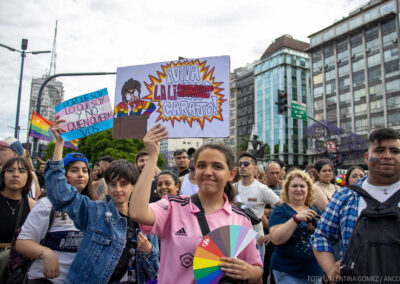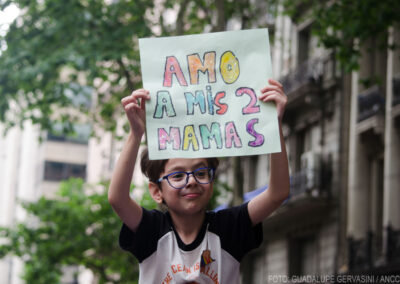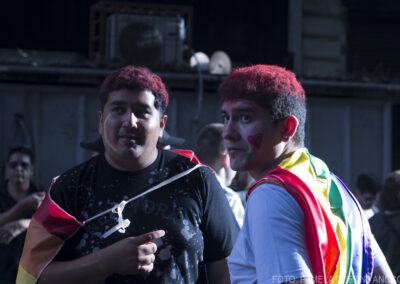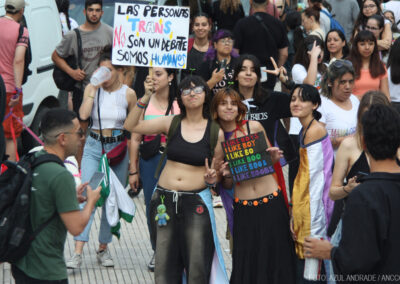Al gran pueblo argentino, ¡salud (pública)!
Organizaciones gremiales, trabajadores y ciudadanos de a pie se movilizaron desde el Ministerio de Salud hasta Plaza de Mayo en defensa del sistema público de salud. Denunciaron al gobierno nacional por el vaciamiento, la falta de medicamentos y de insumos en hospitales y los despidos en el sector.

Si algún distraído que pase caminando por la avenida 9 de Julio ve el despliegue de fuerzas de seguridad montado frente al Ministerio de Salud, tranquilamente podría imaginar que esas decenas de efectivos de la Policía Federal, de la Ciudad de Buenos Aires y de Gendarmería, que se forman expectantes sobre la vereda, casi relamiéndose, se están preparando para enfrentar a una organización criminal de las más peligrosas del país. Sin embargo, el objetivo a confrontar son los profesionales de salud que desde las 15 se congregaron con sus ambos y guardapolvos, carteles, redoblantes y banderas para reclamar en contra del “desmantelamiento de la salud pública” que viene haciendo el Gobierno de Javier Milei, para luego marchar hacia Casa Rosada. Los mismos que hace apenas algunos años eran vitoreados por su inmensa labor en la lucha contra el Covid-19, hoy son arreados por la policía y abandonados por el Poder Ejecutivo.
Mientras encabeza la columna de manifestantes que marchan por la avenida Belgrano hacia Plaza de Mayo, Maria Fernanda Boriotti, presidenta de la Federación Sindical de Profesionales de la Salud (FeSProSa), advierte sobre el carácter crítico que atraviesa la salud pública: “Está en riesgo en todo el país, está siendo desmantelada. Las garantías que tiene que dar el Estado Nacional están siendo retiradas y toda la ciudadanía está en riesgo porque las enfermedades no conocen de fronteras, traspasan muros. Las políticas que está llevando adelante el Ministerio de Salud y el Gobierno nacional atentan contra la vida de los ciudadanos argentinos”, advierte.
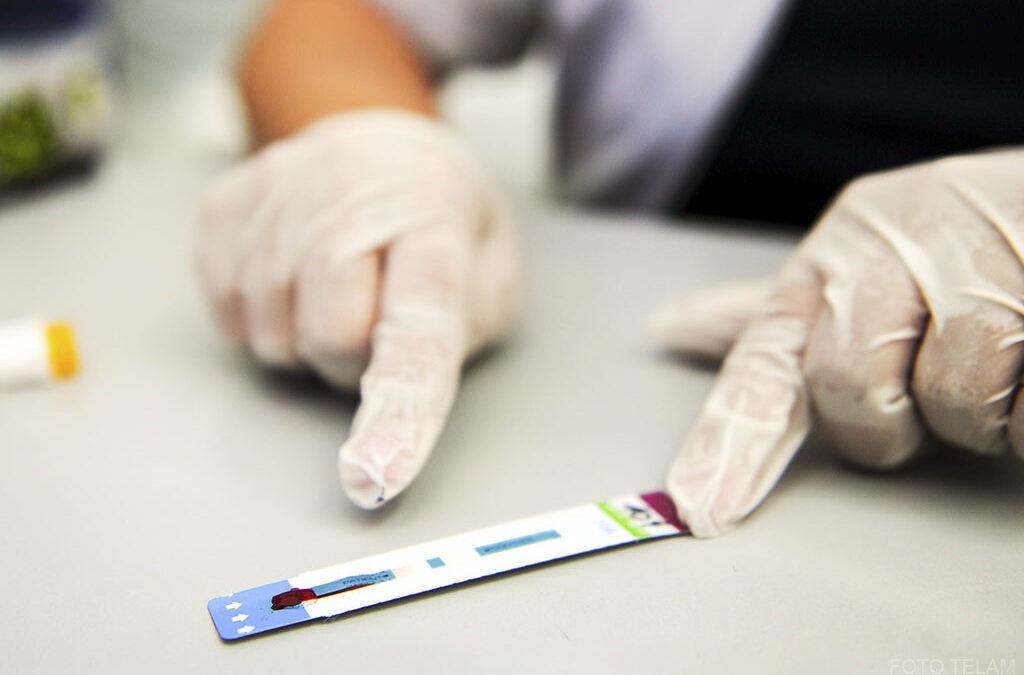
Boriotti ahonda en las características del desmantelamiento: “No solo afecta a los trabajadores con los más de 1.400 despidos que se están haciendo efectivos desde el año pasado, sino que se profundiza con la falta de entrega de medicamentos de alto costo, la eliminación de programas como el de prevención de embarazo adolescente, como el de cuidados paliativos, la reducción de más del 76% del presupuesto para VIH, tuberculosis, hepatitis virales. Y eso se traduce en que los pacientes no tengan acceso a lo que necesitan para poder seguir viviendo”.

«El problema no es tanto por nosotros, los enfermos, porque nosotros, lamentablemente, nos vamos a morir. El tema es que el virus va a seguir creando resistencia, se va haciendo cada vez más grande y cada vez van a haber más enfermedades en todo el territorio nacional», dice Mariani.
La movilización, que estuvo impulsada por la Asociación de Profesionales y Técnicos del Hospital Garrahan (APyT), despedidos del Ministerio de Salud de la Nación, y trabajadores de los hospitales Posadas, Laura Bonaparte y Sommer, contó con más de 135 organizaciones de la salud en todo el país, unificando distintos reclamos y solidarizándose con colegas y pacientes de todas las disciplinas de la salud: “Nosotros somos una organización que pelea desde hace mucho tiempo por el reconocimiento profesional y nos unimos con sindicatos, organizaciones de pacientes y distintos sectores de la salud, para enfrentar esta política criminal que está ejerciendo el Gobierno nacional, principalmente, con el cierre de algunos hospitales, la amenaza de retirarnos de la OMS, el despido de miles de trabajadores de salud, el fin de los programas que vienen sosteniendo la salud de los pacientes con VIH, con sífilis, con tuberculosis, además de negarle la medicación a los pacientes oncológicos”, expresó Andrea Ramirez, integrante de la Asociación de Licenciados en Enfermería . Además, destacó la situación que atraviesan los empleados de enfermería que logran conservar su puesto de trabajo: “Hoy los enfermeros tenemos que sobrevivir con salarios de miseria que se encuentran muy por debajo de la línea de pobreza”. Mientras que en diciembre de 2024, una familia de cuatro integrantes necesitaba $1.024.435 para no ser pobre (INDEC), los salarios en el área de enfermería rondan entre los $800.000 y $900.000 mensuales.
Dentro de los distintos colectivos que conformaron la manifestación, el Frente Nacional VIH, Hepatitis y Tuberculosis se destacó por su alegría y ocurrencia a la hora de marchar, revoleando pastillas de cotillon, bailando al ritmo de la música y con carteles que rezaban “Milei=SIDA” y “Con VIH vivo, con Milei muero”. Uno de sus referentes, Claudio Mariani, quien también pertenece a la agrupación Igualar, explica la razón de las frases: “Ahora mismo estamos trabajando con el presupuesto del 2023, lo que significa que actualmente hay un recorte en temas de VIH de aproximadamente un 80%. Esto se traduce en que 170 mil personas se van a quedar sin medicación, por lo que muchos y muchas compañeros y compañeras corren peligro de muerte. Hablamos de 50 mil personas sin medicamento para este 2025”. Sin embargo, esta no es la única consecuencia del desfinanciamiento de los programas para combatir las enfermedades de transmisión sexual. Para Mariani “el problema no es tanto por nosotros, los enfermos, porque nosotros, lamentablemente, nos vamos a morir. El tema es que el virus va a seguir creando resistencia, se va haciendo cada vez más grande y cada vez van a haber más enfermedades en todo el territorio nacional. Por eso esta marcha es federal por la salud y por la vida”.

En la previa de la Marcha Federal en Defensa de la Salud Pública, el Ministro de Salud de la Nación, Mario Lugones, había apuntado en su cuenta de X contra las organizaciones gremiales acusándolos de “mentirosos” y que la movilización se debe a que “impulsamos cambios en el sistema de salud y tocamos intereses puede llegar a haber una reacción de quienes pierden privilegios, pero creemos que hay límites y que no todo vale. Con la salud de los argentinos no se puede ni se debe mentir para hacer política”, además de sostener que las acusaciones por la suspensión de entrega de medicamentos a los hospitales públicos y la desfinanciación de áreas y organismos son falsas. Ante estos dichos, María Fernanda Boriotti enfrentó a Lugones: “Si se deja de entregar morfina a las provincias, se está dejando de entregar medicación a los pacientes; si se deja de entregar en tiempo y forma medicación a los pacientes oncológicos y hematológicos, estamos hablando de la vida de estos pacientes. El año pasado ya tuvimos más de 60 fallecidos por el progreso de la enfermedad o recaída por falta de medicación. Así que Lugones miente descaradamente y es uno de los artífices de estas políticas genocidas”.