En las maternidades del sistema público de salud un fenómeno que antes era excepcional hoy aparece con una frecuencia inquietante: llegan a parir mujeres en situación de consumo. Los debates que se plantean para solucionar un problema que nace en la vulnearción de derechos.
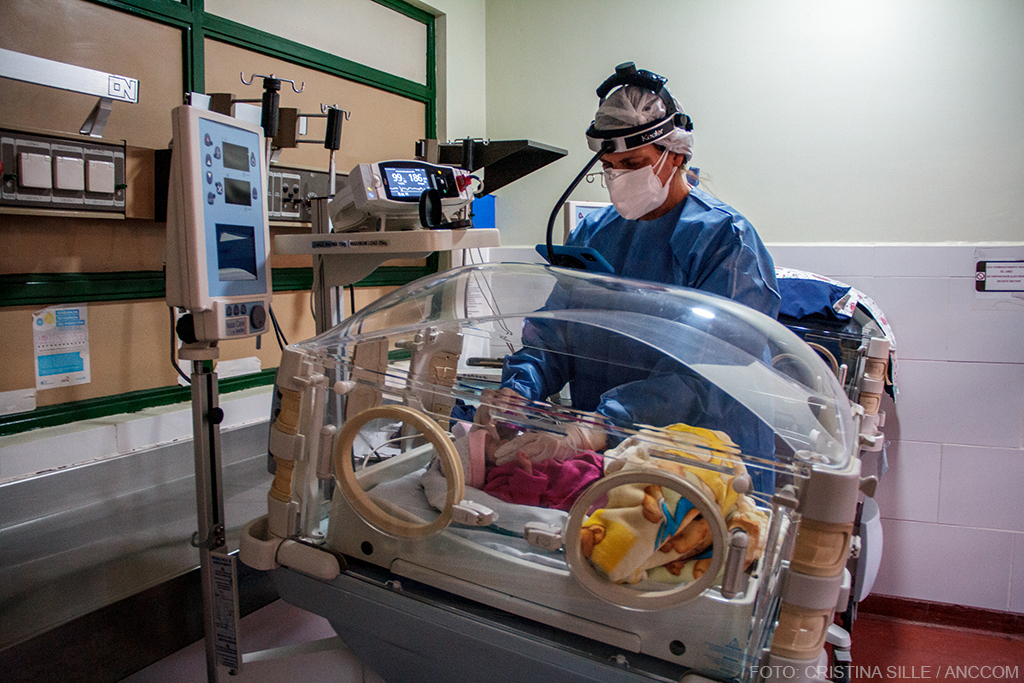
No se trata sólo de consumo: se trata de pobreza, de aislamiento, de violencias, de un sistema sanitario que llega tarde y de un Estado que aparece cuando el riesgo ya estalló. Esa intersección es el territorio donde trabajan personas como Lucía, Liliana y una residente que prefirió no dar su apellido, como las otras, pero tampoco su nombre. Las tres son profesionales de distintos hospitales del Conurbano Bonaerense y de la Ciudad de Buenos Aires. Y es también el territorio donde vive Natalia, en la Villa 21-24 Zavaleta, con una historia que se repite más de lo que se cuenta.
¿Adictos?
En un hospital del sur del conurbano, hay ocho bebés que están internados en neonatología. Cinco de ellos están judicializados. Tres ingresaron por exposición a consumo problemático durante la gestación. Estos bebés tienen fiebre, convulsiones, diarrea, temblores. No duermen. Pesan muy poquito. Lloran pero no porque “son bebés y los bebés lloran”, sino porque tienen abstinencia.
Lucía Sanabria es licenciada obstétrica (UBA) y desde hace 25 años acompaña mujeres durante el embarazo, parto, puerperio y lactancia. Hoy trabaja en un hospital público del conurbano bonaerense y, como muchos otros profesionales, advierte que el escenario cambió: “En los últimos tres años han aumentado notablemente los casos de consumo de sustancias psicoactivas durante el embarazo”. La mayoría no se detecta en la consulta prenatal: ahí todavía reinan la vergüenza, el miedo a ser juzgadas y la desconfianza en el sistema. “En muchos casos es detectada durante el trabajo de parto”, explica. “Si bien durante el embarazo el profesional que está asistiendo a la mujer indaga sobre el uso o abuso de sustancias, todavía existe vergüenza y miedo de parte de ellas al sentirse juzgadas por su consumo, a tener problemas con los servicios sociales o incluso a que las separen de sus hijos. Otras no conocen sobre los riesgos del consumo durante el embarazo y la lactancia”.
Cuando eso ocurre, la revelación aparece en los cuerpos más pequeños, en un temblor, en la imposibilidad de regular la temperatura, en llantos y vómitos constantes. Son señales que en neonatología ya nadie desconoce: son signos compatibles con abstinencia neonatal, una expresión silenciosa del consumo materno durante los últimos días o semanas. Lucía cuenta que, ante la sospecha, se piden tóxicos en orina; no se hace de manera rutinaria sino cuando el cuadro clínico lo exige o cuando la propia paciente refiere consumo reciente. “Los más comunes son marihuana y cocaína”, explica. “A veces el bebé es el que delata el contexto cuando presenta signos clínicos de abstinencia”. En esos casos, los tóxicos se realizan, también, en el recién nacido.
En 2022 el Ministerio de Salud lanzó un informe sobre “Recomendaciones para la prevención del consumo perinatal de sustancias psicoactivas y para la contención y el cuidado de las personas afectadas”. Allí se sostiene que “El consumo de sustancias psicoactivas es un factor de riesgo más, dentro de la situación biopsicosocial de la persona gestante y un abordaje integral debe tomar en cuenta los determinantes de la salud (acceso a servicios de salud, nivel socioeconómico y cultural, inclusión social, disponibilidad de redes de apoyo social, acceso a la educación, entre otros), así como las características de su entorno”.
¿Cuánto de esto efectivamente sucede?
Demasiado
En 2024, el medio cordobés Ruido relevó casos de recién nacidos con abstinencia en Córdoba, Santa Fe y Buenos Aires. La investigación documentó que las muestras positivas de consumo en mujeres embarazadas aumentaron hasta 128% en un año. “En Buenos Aires, las estadísticas del hospital Mariano y Luciano de la Vega –del partido de Moreno– reflejan que el 1,65% de los bebés nacen expuestos a alguna sustancia de abuso, principalmente cocaína, seguido por la mezcla de esa droga con marihuana. En números absolutos, en 2023 se registraron allí sustancias en 46 recién nacidos, sobre 2.482 nacimientos. Un dato preocupante: hasta julio de 2024 ya se habían detectado 42 niños expuestos a drogas (casi el total del año anterior).”
Liliana, quien prefiere no dar su apellido, tiene 56 años, es obstétra del hospital en el que se encuentran tres bebés judicializados en neonatología por causa de consumo de sustancias psicoactivas durante el embarazo. Recorriendo la sala en medio de la luz tenue, entre lágrimas y llantos (no sólo de los bebés), intenta poner en palabras la situación: “Hace 35 años que trabajo acá. La verdad es que antes, sí, teníamos uno o dos casos en seis meses. Pero ahora, no hay descanso, es todos los días. Yo estoy en el consultorio de primera vez. La mayoría de casos que llegan suelen ser mujeres en situación de calle. Cuando alguna lo manifiesta, la derivamos directo a Servicio Social. Si están en puerperio, pedimos estudios para evaluar si pueden amamantar. Si no, se inhibe completamente la lactancia”. “La mayoría no vuelve –continúa-, no porque no quieran, sino porque verdaderamente no pueden. Hay muchas veces que ni siquiera son completamente conscientes del embarazo y las consecuencias que puede traer consumir durante el mismo. Pero son adictas. Es una enfermedad, una cuestión de salud mental. No es solamente una cuestión de voluntad y de querer parar de consumir”.
Los diferentes equipos que trabajan interdisciplinariamente chocan contra preguntas sin respuesta unívoca: ¿separar o no al bebé de su madre?, ¿inhibir o no la lactancia?, ¿cómo acompañar sin vulnerar derechos?, ¿cómo proteger sin castigar?
Una residente del sector de tocoginecología que también prefiere el anonimato y que trabaja en un hospital público en CABA fue testigo de este escenario desde su primer día: “Mis jefes dicen que esta problemática aumentó. Cada vez hay más casos. Y lo vemos: ya tuvimos que pedir metabolitos en orina varias veces. Antes no era tan frecuente”. Cuenta que en una reunión llegó a discutirse la posibilidad de pedir análisis toxicológicos de manera sistemática a todas las mujeres que ingresaran en trabajo de parto. La idea se desestimó no por falta de casos o porque sea innecesaria, sino por falta de estructura dentro del sistema para poder realizarlo. “Lo que más vemos es cocaína. Marihuana también, pero mucho menos. Casi siempre son pacientes de contextos sociales muy difíciles: muchas tienen parejas que también consumen, tienen redes de apoyo muy escasas, están alejadas de sus familiares. Muchas de ellas llegaban y no sabían que estaban embarazadas”.
El protocolo –si se puede llamar así– para estas situaciones se arma de forma “artesanal”. Existen dos guías vigentes, una nacional y otra provincial, y además hay otra en elaboración. Pero la práctica diaria avanza más rápido que los papeles. Los diferentes equipos que trabajan interdisciplinariamente chocan contra preguntas sin respuesta unívoca: ¿separar o no al bebé de su madre?, ¿inhibir o no la lactancia?, ¿cómo acompañar sin vulnerar derechos?, ¿cómo proteger sin castigar?
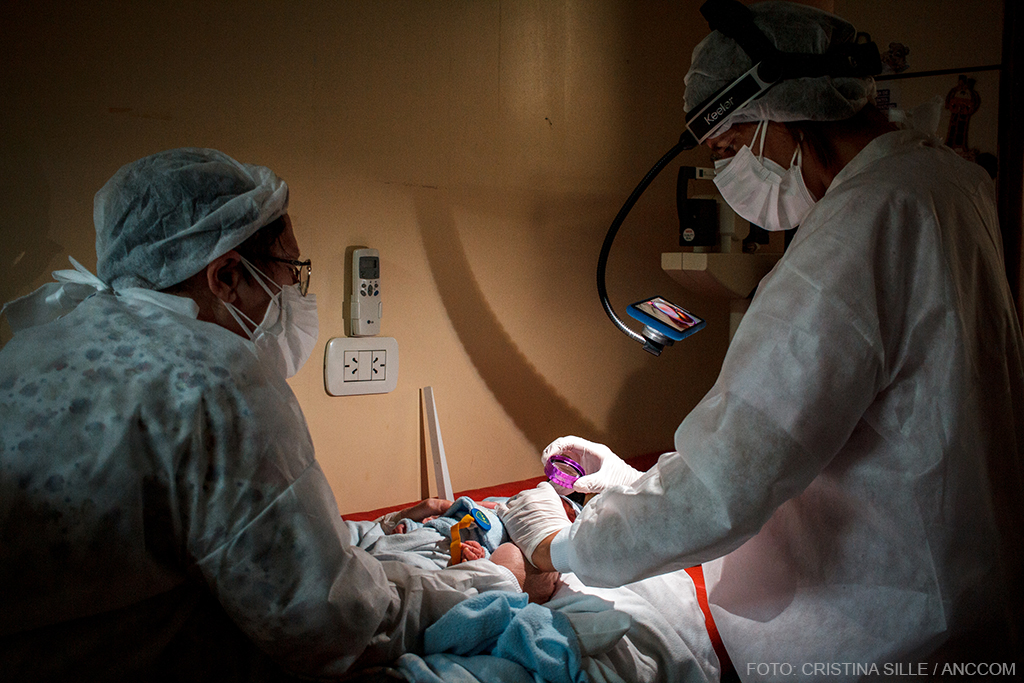
Los bebés suelen ir a Neonatología para la observación de signos de abstinencia. La internación, que podría durar dos o tres días, se extiende por semanas: hay que esperar la intervención del equipo de Salud Mental, del Servicio Social y del Servicio Local. Todo un aparato estatal que aparece recién cuando la urgencia es irreversible. Una vez que finaliza el embarazo y el bebé nace son muchas las acciones que se tienen que llevar a cabo desde diferentes áreas para generar un control consciente, tanto para la madre como para el recién nacido.
“Tuvimos un caso de una paciente que llegó con un embarazo a término. Nos fijamos en el sistema y notamos que había un antecedente muy importante de consumo, su pareja consumía también. Cuando pedimos el examen toxicológico llegó con positivo para cocaína. Es decir, claramente ese bebé recibió cocaína vía transplacentaria durante todo el embarazo. Finalmente, se llegó al parto, pero toda la situación fue muy difícil. Tuvimos que derivar al bebé a Neonatología porque justamente era un bebé en situación de riesgo por abstinencia. Al mismo tiempo hablamos con Servicio Social e intervino el Consejo de Protección al Menor”, relata la residente. “Pero notamos que la madre no era consciente de todo lo que estaba sucediendo. Intentaba dar respuestas que hacían alusión a que en realidad ella no estaba consumiendo, pero obviamente sabíamos que no estaba diciendo la verdad. Quería darle de amamantar a toda costa al bebé pero no podía, porque los exámenes seguían llegando positivos”.
“Después de una semana aproximadamente de internación, los exámenes de metabolitos llegaron negativos y desde servicio social le permitieron a la mamá amamantar al bebé que seguía en Neo”, continúa relatando el caso. “A nosotros, desde obstetricia, nos pareció que tal vez no era la mejor opción porque todavía no estaba definida la situación madre/hijo que se iba a atravesar. El hecho de que le permitieran amamantar y formar un vínculo mucho más estrecho con el bebé y no saber si después los iban a desvincular era preocupante. Y efectivamente eso pasó. La paciente tenía otros cuatro hijos que se encontraban judicializados y, dada la situación, el servicio social decidió desvincular a la madre del bebé. Pero atravesar y acompañar toda esa situación desde nuestro lado es realmente muy complejo”.
Hay casos de bebés de varios meses que llegan al hospital intoxicados por las drogas que le llegan a través de la leche materna. El consumo a edades tan tempranas es particularmente dañino para bebés en una etapa tan importante del desarrollo.
Lucía también es diplomada en Lactancia Materna y nos comparte su visión al respecto: “Los profesionales nos vemos en la encrucijada entre separar o no al bebé de esa madre, inhibir o no la lactancia”. Según cuenta, no comparte la posición con otras colegas: “Donde trabajo y como referente de lactancia, lucho por que se respete el contacto entre madre/hijo y el deseo de esa mujer con respecto a la lactancia. No se inhibe la misma hasta que la mujer lo decida”.
En primera persona
Mientras tanto, afuera del sistema, la vida sigue como puede. En la Villa 21-24 Zavaleta, Natalia, quien también prefiere ocultar su identidad completa, hoy tiene 42 años, lucha contra el consumo problemático desde su adolescencia. Tiene cuatro hijos. Todos sus embarazos fueron atravesados por el consumo, pero fue el último, hace seis años, el más riesgoso. Su hija Zoe nació con bajo peso y signos de abstinencia, expuesta a la cocaína durante casi toda su gestación.
Natalia alterna momentos de lucidez y responsabilidad con períodos en los que desaparece por días. Hoy trabaja intermitentemente, si bien está en proceso de recuperación, las recaídas son parte de su vida cotidiana. Su hija suele quedar al cuidado de su abuela. A veces juega sola en la plaza de Zavaleta. Cuando se pierde, son los mismos policías del barrio quienes la devuelven a su casa, siempre con un mismo pedido: “Por favor, cuídenla. Si no vamos a tener que llamar al Servicio Social”. Natalia habla con culpa, pero también con cansancio. No hay un arrepentimiento lineal ni heróico: hay una trama de pobreza, consumo, maternidad y violencia que no empieza ni termina en ella. Su testimonio no justifica, explica. Y en esa explicación se dibuja recién la punta del problema.
En la Argentina está presente (y actualizada por los discursos informativos e ideológicos) la asociación entre “persona adicta” y “delincuente” en donde se reprime y penaliza la tenencia de ciertas sustancias para uso personal, influyendo así negativamente sobre el imaginario social y produciendo como resultado una asimilación conceptual entre “adicción” y “delincuencia”, con la consiguiente exclusión del sistema de salud. Esa mirada expulsa a las mujeres del sistema de salud y alimenta la estigmatización. “Las mujeres no consumen en el embarazo porque no les importa su hijo”, agrega Lucía, “sino porque el consumo es una problemática de salud mental que no depende en la mayoría de las veces de la voluntad de quien consume”.
Para todas las profesionales, el camino es claro: “Es fundamental la creación de equipos interdisciplinarios para abordar de manera individualizada cada caso, cada historia”, explica Lucía. Y cierra: “No he visto una historia igual a otra. Una mirada individual desde cada especialidad sólo fragmenta la atención y vulnera los derechos de estas mujeres y sus bebés. Se necesitan políticas públicas claras, con perspectiva de derechos y género, capacitación a los profesionales que intervienen en la atención y seguimiento de estas diadas, dejar de juzgar a las mujeres y ser más empáticos con su situación”.
